Das Trockene Auge:
Nach den Sehschwächen ist das “Trockene Auge” der häufigste Befund beim Augenarzt. Jeder dritte Patient der in Deutschland eine Augenarztpraxis betritt, leidet an Beschwerden im Zusammenhang mit einem Trockenen Auge. Gegen Ende des Winters sogar jeder Zweite. In den vergangenen 15-20 Jahren hat sich die Anzahl der Betroffenen verdoppelt. Wobei das Spektrum der Beschwerden und das Ausmaß der Erkrankung sehr verschieden ist. Vielen Patienten ist auch gar nicht bewußt, daß sie an einem trockenen Auge leiden, da sich so ein Auge gar nicht unbedingt “trocken” anfühlen muß, im Gegenteil, es kann auch ständig tränen, also eher “naß” sein..

Was ist das denn nun, ein "Trockenes Auge" ?
Das sogenannte “trockene Auge” (Fachausdruck Sicca-Syndrom von lateinisch “siccus” = trocken) ist eine Gruppe von Veränderungen am Auge, die zu einer nicht ausreichenden “Schmierung” (Benetzung), Befeuchtung und Ernährung der Augenoberfläche (Hornhaut und Bindehaut) führen. Folge sind Entzündungen (deswegen auch die griechische Bezeichnung "Keratokonjunktivitis sicca", d.h. trockene Entzündung der Hornhaut und Bindehaut) und Beschädigungen - teilweise auch der Lider - mit verschiedenen Beschwerden.

Der Tränenfilm, der die Augenoberfläche pflegt, glättet, schützt und ernährt, ist in seiner Zusammensetzung und/oder Menge verändert. Er wird instabil, die Augenoberfläche trocknet aus bzw. wird mit der Zeit von den Lidern “wund” gerieben und es kommt zu Reizerscheinungen. Die Schäden die entstehen, sind zunächst vorübergehend oder nach längerem Verlauf auch dauerhaft. Unter dem Elektronenmikroskop sieht die Schleimhaut- und Hornhautoberfläche ungefähr so trocken und aufgeplatzt aus, wie die Erde auf dem obigen Bild eines Feldes während einer trockenen Periode. Daher auch der Begriff “trockenes” Auge, analog zur “trockenen Haut”.
Das Auge muß sich jedoch gar nicht trocken und brennend anfühlen. Deswegen sind viele Patienten auch irritiert über die Diagnose, da sie ganz andere Beschwerden als auffällig empfinden. Je nach Hauptursache der “Befeuchtungsstörung” reagiert das Auge nämlich sehr unterschiedlich. Dies sind z.B. Rötungen, allergisch bedingtes Jucken (durch die poröse Oberfläche dringt vieles ein) vermehrter aber zu “dünnflüssiger” Tränenfluß, Sehstörungen und -verschlechterungen, Bildung von weißlichem Schleim (vor allem morgens vorhanden), Lidrandentzündungen, Kontaktlinsenunverträglichkeiten oder Schmerzen (Druck- oder Sandkorngefühl). Es treten jedoch nicht alle diese Beschwerden gleichzeitig auf. Es kann durchaus bei häufigem “Tränen” oder einfach einer vermehrten Lichtempfindlichkeit und Sehschwankungen bleiben. Trocken im eigentlichen Sinne, d.h. zu wenige Tränen sind es eher selten. Insofern sollte man eher von einer “Benetzungsstörung” als von einem trockenen Auge sprechen.
Was sind die Ursachen des Trockenen Auges ?
Es gibt ein ganzes Spektrum von Ursachen und daher auch unterschiedliche Varianten des Trockenen Auges.
Förderlich aber nicht zwingend auslösend wirken: Erbliche Faktoren, Alterung der Strukturen, äußere Einflüsse (Luftverschmutzung, Zug, trockene Luft durch Klimaanlage, Kälte oder Heizung z.B.), Medikamente (z.B. Betablocker, Psychopharmaka, Antihistaminika, Konservierungsstoffe in Augentropfen, sehr häufig auch Chemotherapien, Stammzelltherapien etc.), allgemeine Hauterkrankungen mit Lidbeteiligung (z.B. Rosazea, Lidekzeme), Allergien, Allgemeinerkrankungen (z.B. Diabetes, Rheuma und Schilddrüsenerkrankungen), hormonelle Änderungen (vor allem die Sexualhormone Östrogen und Testosteron z.B. in und nach den Wechseljahren oder während der Schwangerschaft), psychische Einflüsse (z.B. Depressionen, Angststörungen, Fibromyalgie, vegetative Labilität oder das Posttraumatische Stress-Syndrom), dauerhafte Entzündungen der Lidkante (Blepharitis) oder andere Schäden an den zahlreichen Drüsen im Augenbereich, Fehlstellungen der Lider (Ektropium und Entropium), Unebenheiten der Augenoberfläche wie z.B. beim Flügelfell. Bei vielen Autoimmunerkrankungen (z.B. Sjögren-Syndrom: 81,3 %, Rheumatoide Arthritis: 39,3 %, Systemischer Lupus Erythematosus: 38,1 %) ist es beteiligt und tritt schon einige Jahre vor Beginn der Krankheit auf.

Insbesondere Zug (z.B. Cabrio, offene Fenster, Fahrrad, Motorrad) trocknet die Augen (vor allem solche mit fettarmem Tränenfilm) aus.
Die Umweltverschmutzung durch Feinstaub ist eine vielfach unterschätzte Ursache des Trockenen Auges. Hauptverursacher ist nicht ausschließlich der Autoverkehr, wo Rußpartikel aus Dieselfahrzeugen aber auch der Abrieb von Reifen und Bremsen (haben auch die Elektroautos !) und der aufgewirbelte Streusplitt die Feinstaubkonzentration erhöhen. Auch die Bauindustrie, die Landwirtschaft, sowie Holz- und Kohleöfen tragen ihren Anteil bei. Übersehen werden dabei auch gerne brennende Wachs- oder Paraffinkerzen auf Weihnachtsbäumen und Adventskränzen, sowie Räucherstäbchen, die oft eine weit größere Feinstaubbelastung in geschlossenen Räumen hervorrufen, als dies in belasteten Gebieten im Freien der Fall ist.
Weiterhin ursächlich sind nicht ausgeglichene Sehfehler, langes Lesen und Bildschirmarbeit, Kontaktlinsen, Mangel an essentiellen Omega-Fettsäuren, Zustand nach bestimmten Augenoperationen ((LASIK, Operation des Grauen Stars), regelmäßiger oder während des Alkoholkonsums (das Ethanol in den alkoholischen Getränken löst die fettige Schicht im Tränenfilm, so verdunstet die restliche Flüssigkeit stärker und die Oberfläche trocknet aus ) etc. Im Rahmen der Migräne ist die Wahrscheinlichkeit für ein Trockenes Auge um 20% erhöht.
Unterschätzt werden die Probleme durch Kosmetika im Augenbereich. Eyeliner, insbesondere wenn sie als "innerer Lidstrich" aufgetragen werden, verstopfen die die Ausführungsgänge der Meibomdrüsen, wodurch es zu einem verschlechterten, instabilen (verkürzte Breakuptime s.u.) Tränenfilm kommt. Alkohole, Surfactants und andere Fettlöser in Gesichtsreinigern und Make-up-Entfernern können problematisch für die Augenoberfläche werden, da sie neben den Make-up-Bestandteilen auch die Fette der Meibomdrüsen lösen. Auch häufig eingesetzte Konservierungsstoffe in diesen Mitteln können die Bindehaut-, Hornhaut- sowie die Meibomdrüsen-Epithelzellen direkt schädigen. Anti-Aging-Produkte wie Vitamin-A-Säure können die Regeneration und die Produktion der Talgdrüsen reduzieren – eine Abnahme an Zahl und Größe der Meibomdrüsen-Öffnungen kann die Folge sein und damit eine Meibomdrüsen-Dysfunktion mit der Folge von Entzündungen des Lidrandes und einem Trockenen Auge.
Ganz aktuell ist noch das MATA (Masken-assoziiertes Trockenes Auge), auf englisch MADE (Mask-Associated Dry Eye), zu deutsch ein trockenes Auge durch den ständigen Zug gegen das Auge aus einer schlecht sitzenden Mund-Nasenschutz-Maske (MNS-Maske). Entscheidend ist die Passform der Maske. Sitzt der MNS zu lose, weicht die Atemluft nach oben aus. Dadurch strömt ständig ein Luftzug über die Augenoberfläche, was die Tränenfilmverdunstung beschleunigen und in der Folge zur Austrocknung und Beschwerden an der Augenoberfläche führen kann. Zusätzlich werden Keime aus dem Mund-Rachenraum so gegen die Augen transportiert und Gerstenkörner und Bindehautentzündungen nehmen zu. Diese Zusammenhänge lassen sich beispielsweise auch in ähnlichen Situationen beobachten, in denen ein gleichmäßiger Luftstrom über das Gesicht streicht, wie zum Beispiel bei Patienten, die aufgrund von Lungenveränderungen (COPD) nachts eine Sauerstoffmaske tragen müssen. Bei den häufig geforderten FFP2-Masken sollte man beim Kauf auf einen guten Maskensitz oberhalb der Nase achten (Drahteinlage richtig draufdrücken) und ggf. zusätzlich einen Klebestreifen verwenden.
Auch das Homeoffice in Coronazeiten verstärkt die Probleme. In einer Umfrage aus 2020 berichteten 65% der Befragten, dass sie deutlich mehr Zeit vor dem Bildschirm, Kontaktlinsen verbringen. Die Verweildauer hatte sich im Mittel um 30% gesteigert und entsprechend traten die hierfür typischen Siccabeschwerden deutlich häufiger und stärker auf.
Man sollte auch nicht meinen, dass Trockene Augen nur bei Erwachsenen auftreten. Auch 15% der Jugendlichen berichten in einer amerikanischen Studie aus 2020 von Symptomen des Trockenen Auges. Wobei diese Symptome hauptsächlich subjektiv sind. Es lassen sich nur wenig Veränderungen an diesen Augen erkennen. Erst längerfristig verändert sich die Oberfläche deutlich sichtbar. Nach einer neuen Studie der Bundeszentrale für gesundheitliche Aufklärung (BZgA) verbringen 12- bis 17-Jährige hierzulande durchschnittlich 22,8 Stunden pro Woche mit Computerspielen und im Internet. Schule oder Arbeit sowie der Effekt der COVID-19-Pandemie und des Homeschooling nocht gar nicht mitgerechnet. So erklärt sich die Zunahme in dieser Altersgruppe allein schon durch die extensive Bildschirmnutzung.
Folge der oben aufgeführten Einflüsse ist schließlich eine Entzündung der Augenoberfläche mit je nach Typ des trockenen Auges unterschiedlichen Beschwerden. Also kein Betroffener hat alle der folgenden Beschwerden:
Was merkt der Patient mit trockenen Augen ?
- Plötzliches Tränen und/oder Brennen vor allem bei kaltem Wind, Rauch und hellem Licht aber auch bei langem Lesen und Fernsehen.
- Verstärkte Lichtempfindlichkeit
- “Sandkorn- und Fremdkörpergefühl” auf den Augen, Gefühl der Trockenheit vor allem beim Aufstehen (“das Lid klebt”).
- Häufiges Druckgefühl der Augen und der Umgebung bis in die Augenhöhle hinein.
- Weißliche Schleimfäden in den Lidwinkeln, vor allem morgens
- Sehschwankungen mit Verschwommensehen, man muß Blinzeln um scharf zu sehen, Leseprobleme nach 10-15 Minuten, allgemeine Sehminderung im schlimmsten Fall bis herab auf 30% Sehschärfe, verschlechtertes Kontrastsehen, Licht- und Blendungsempfindlichkeit
- Jucken und/oder Brennen der Augen
- Komforteinbußen oder gar Unverträglichkeit beim Kontaktlinsentragen
- Das Bedürfnis die Augen ständig zu reiben
- “müde Augen”, und "schwere" Lider, die immer zugehen wollen
- Ein “rotes Auge” mit einer Bindehautentzündung (tritt aufgrund der verschlechterten Immunabwehr auch häufiger auf)
- Insbesondere bei lange bestehenden trockenen Augen kommt es auch gerne zu Bindehautunterblutungen
Woher kommt die Zunahme des Trockenen Auges in den letzten Jahren ?
In den letzten Jahrzehnten hat sich unsere Lebensweise gewandelt. Weltweit ist die städtische Bevölkerung von 751 Millionen im Jahr 1950 auf 4,2 Milliarden in 2018 gewachsen. 2050 werden laut Prognosen 68% der Weltbevölkerung in Städten leben. Immer kleinere, luftdichte Gebäude werden errichtet, um die steigende Bevölkerung auf begrenztem Raum unterzubringen. In Anbetracht der Tatsache, dass Menschen 90% ihrer Zeit in Innenräumen verbringen, gewinnt das Thema Raumluftqualität enorm an Relevanz, denn wir halten uns zu lange in überheizten “knochentrockenen” Räumen, deren Luft zusätzlich durch Klimaanlagen und - glücklicherweise nur noch selten - Zigarettenrauch verändert ist, auf. Es werden mehr Kontaktlinsen getragen. Wir nehmen mehr Medikamente, die Begleitwirkungen auf den Tränenfilm haben. Die Bildschirmarbeit und die daraus resultierenden und damit verbundenen Beschwerden (Office-Eye-Syndrome oder auch Büroaugensyndrom) nehmen immer mehr zu. Fast 80% der mehr als drei Stunden täglich am PC-Beschäftigten weisen Beschwerden im sinne des Sicca-Syndroms auf. Unsere Amerikaner haben da natürlich gleich einen spannenden Namen gefunden: Computer-Vision-Syndrome (CVS). Es äußert sich durch trockene Augen, verschwommenes Sehen, Kopfschmerzen und Lichtempfindlichkeit. Schließlich und endlich ist die genaue Wirkung der vielen in der Luft enthaltenen Schadstoffe noch gar nicht genau bekannt. Zur Bedeutung der Luftfeuchtigkeit generell siehe unter Luftbefeuchter.
Wie wird das Trockene Auge festgestellt und welche Formen unterscheidet man ?
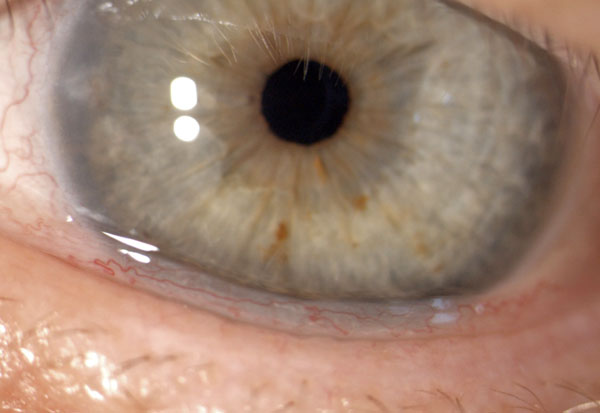
- Zunächst bringt meist die Untersuchung an der Spaltlampe die entscheidenden Hinweise. Typische Anzeichen der verschiedenen Formen lassen sich erkennen, wie eine sehr trockene Oberfläche mit gereizter Bindehaut aber auch ganz wässrige Augen kommen vor. Relativ häufig sind auch "Lidkantenparallele Falten". Hier ist die Schleimhaut verändert und legt sich oberhalb des Unterlides in Falten. Meist ist es aber nicht so stark wie unten auf dem Bild.
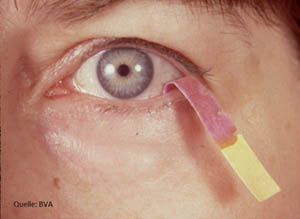
- Ggf. wird die Menge der Tränenflüssigkeit gemessen (Schirmer-Test: 2 Löschblattstreifen werden einige Zeit in die Unterlider geklemmt, siehe Bild unten), sowie die Stabilität des Tränenfilms überprüft (Break-Up-Time) oder mit Farbstoffen die beschädigten Oberflächenanteile der Hornhaut und Bindehaut angefärbt (Bengal-Rosa-Test). Durch Spülen mit einer Kanüle können auch die ableitenden Tränenwege auf Verstopfungen überprüft werden.
- Neuere Verfahren sind die Bestimmung der Osmolarität (sehr vereinfachend, die Dickflüssigkeit der Tränenflüssigkeit), die ein gutes Maß für den Grad der Entzündung ist und weiterhin die Anwendung eines sogenannten Interferometers, welches anhand bestimmter leuchtender Muster (Interferenzmuster), die Qualität des fettigen Anteils der Tränen zeigt.
Unabhängig von der Ursache und den diversen Unterschieden in der Veränderung des Tränenfilms unterscheidet man dann - aus Gründen der Festlegung der weiteren therapeutischen Vorgehensweise - zwei Formen des trockenen Auges:
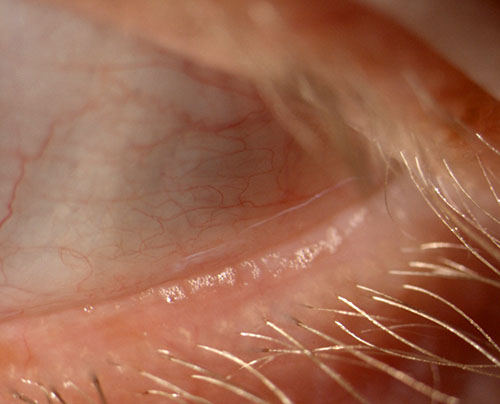
1. Zu wenig Tränen (Hypovolämische Form): Aufgrund zu geringer Tränenbildung kommt es meist zu Rötung, Fremdkörpergefühl, müden Augen und Blendempfindlichkeit. Sie ist die weniger häufige Form. Beim Anblick sieht man neben der Rötung meist kaum einen Tränenmeniskus unten auf der Lidkante.
2. Zu viel Tränen (hyperevaporative Form): Aufgrund zu geringen Fettanteils in den Tränen in Folge einer Funktionsstörung von Lidranddrüsen (Meibomdrüsendysfunktion) verdunsten diese sehr schnell und die Lidränder werden wund, es bildet sich ein - teilweise sogar sichtbar - schaumiger Tränenfilm (s. Bild unten seitlich auf der unteren Lidkante), die Augen brennen und bei Rauch und Wind kommt es zu starker Tränenbildung. Auf Dauer kann es auch zu einer Lidrandentzündung (Blepharitis) kommen. Kontaktlinsen werden schlechter oder gar nicht mehr vertragen.
Was kann zur Behandlung getan werden ?
Auf jeden Fall nicht irgendwelche Tropfen - die der Nachbarin auch so gut geholfen haben - nehmen, sondern eine genaue Untersuchung beim Augenarzt durchführen lassen, da obige Beschwerden auch andere Ursachen haben können und nur eine zielgerichtete Behandlung Aussichten auf Besserung und Vermeidung von Schäden verspricht. Bei falscher oder fehlender Behandlung können Schäden - die nicht wieder gutzumachen sind - entstehen und in extremen Fällen bis zur Erblindung führen. Weiterhin Umgebungsbedingungen die das Trockene Auge fördern (s.u. Ursachen oben), soweit möglich verändern.
Wie wird das "Trockene Auge" behandelt ?
Zunächst wird nach einer Grunderkrankung (z.B. Rosazea, Rheuma etc.) gesucht und diese wenn möglich behandelt. Hier ist insbesondere auch an nicht ausreichend korrigierte Sehfehler zu denken. Weiterhin müssen ungünstige Lebens- und Arbeitsbedingungen (z.B. Bildschirmarbeitsplatz) oder negativ wirkende Medikamente müssen bedacht werden.
Dann werden in der einen oder anderen Form Tropfen, Gelees oder Salben gegeben, um den nicht ausreichenden Tränenfilm zu ergänzen. Soweit es sich um rein befeuchtende Stoffe handelt, müssen sie leider selbst bezahlt werden, da die gesetzlichen Kassen beim trockenen Auge nur noch in Ausnahmefällen (Auflistung Stand 2012 s. unten) die Kosten für die örtliche Therapie übernehmen. Je nach Schweregrad und Typ des Trockenen Auges gibt es hier sehr unterschiedlich zusammengesetzte Stoffe, die man manchmal erst auf ihre Wirksamkeit im konkreten Einzelfall testen muß.

DIE einzig wahren Tropfen gibt es da nicht. Vereinfacht kann man sagen, je größer die Beschwerden, desto häufiger müssen Tropfen gegeben werden und desto “pappiger” (visköser) müssen sie sein. Weiterhin kommt es darauf an welche Komponente des Tränenfilms - er besteht aus mehreren Schichten - fehlt. Je nach dem müssen die Augentropfen dann mehr von diesen Stoffen (z.B. Fette bei der hyperevaporativen Form) enthalten. Leider sind nicht alle im Tränenfilm enthaltenen Stoffe als künstliche und stabile Lösung herstellbar. Vielfach wird auch übersehen, daß so ein Tropfen nur 2-4 Stunden am Auge verweilt. 2x am Tag bringt da schon mal nichts. Als Einstieg in die Therapie starker Beschwerden sollte man daher mit einer “Kurpackung” von dreistündlicher Gabe konservierungsstofffreier hyaloronsäurehaltiger Augentropfen (ein körpereigener Stoff) über 2-3 Wochen anfangen. Eine Steigerung ist es, wenn diese weitere ergänzende Stoffe - teilweise aus dem Pflanzenbereich - enthalten. Reicht dies nicht und liegt eher ein fettarmer Tränenfilm vor, können lipid-(fett-)haltige Augentropfen hilfreich sein. Ein kurzanhaltendes verschleiertes Sehen nach der Gabe mancher “künstlicher Tränen”-Tropfen oder aber auch zunächst verstärktes Brennen, sagt über die Qualität und die Wirksamkeit der Augentropfen übrigens nichts Schlechtes aus. Es lässt sich leider nicht immer vermeiden. Treten vor allem Morgens nach dem Aufwachen Beschwerden auf (die Augen sind so trocken, daß man sie nicht aufbekommt, als wären sie verklebt), kann auch die Gabe einer Salbe oder eines Gelees vor dem Schlafengehen, die Wirkung der tagsüber genommenen Tropfen verstärken.
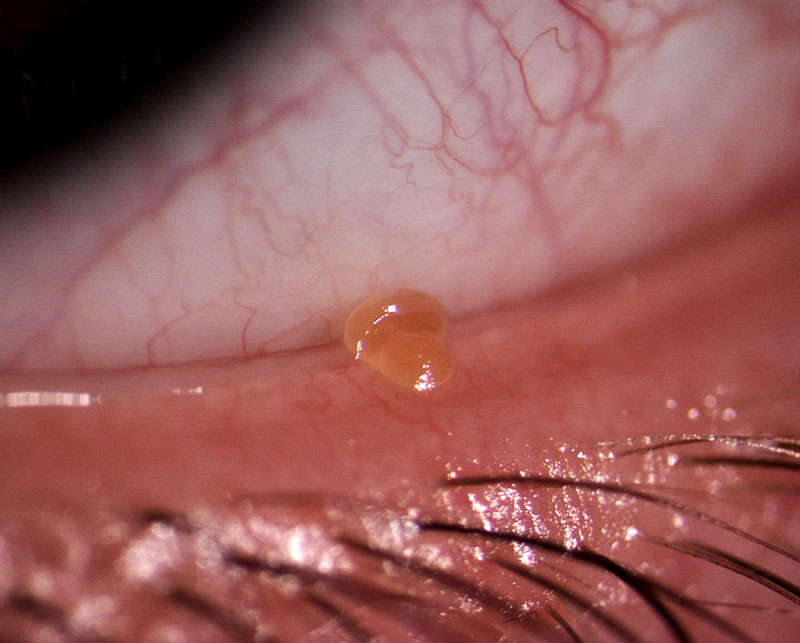
Während im Fall der zu geringen Tränenproduktion die Tropfengabe den ersten Schritt darstellt, muß bei der zweiten Form mit zu geringem Fettanteil im Tränenfilm, auch die regelmäßige Lidrandreinigung (siehe auch Lidrandhygiene bzw. unter Blepharitis) und die Anwendung von heißen Kompressen mit anschließender Massage erfolgen, um die Fehlfunktion der talgbildenden Drüsen am Lidrand zu verbessern. Das Sekret in diesen Drüsen, ist entweder zu wenig oder verdickt und fliesst nicht gleichmässig ab. Die Wärme der Kompresse verflüssigt es etwas. Manchmal sind die Drüsen auch durch so eine Art Talgpropf verstopft (s.Bild unten) und man muss ihn vorsichtig mit dem Fingernagel abkratzen. Aber dabei auf keinen Fall die Hornhautberühren !
Neuerdings wird auch versucht die verstopften Drüsengänge der Talgdrüsen an der Lidkante mit einer kleinen Nadel wieder frei zu “putzen”. Dies ist allerdings schmerzhaft und Studien zum Erfolg laufen noch. Zusätzlich werden bei dieser Form des trockenen Auges - man spricht auch von einer Meibomdrüsendysfunktion - Substanzen gegeben, die den Fettanteil des Tränenfilms verbessern. Spezielle Augentropfen und Waschlösungen bzw. konfektionierte Reinigungstücher, die Teebaumöl oder 4-Terpineol (gegen Milben wirksamer Bestandteil des Teebaumöls) enthalten sollen ggf. die Besiedelung der Lidränder mit Milben - einer der möglichen Ursachen für chronische Reizzustände - beenden.
Da die sich mit der Zeit entwicklende Entzündung der Oberfläche die Basis der Beschwerden ist, helfen - in mit “künstlichen Tränen” nicht lösbaren Fällen - die vorübergebende zusätzliche Gabe von entzündungshemmenden Augentropfen. Dies ist dann zunächt Kortison. Beim chronisch trockenen Auge hilft es häufig, dies nur im Rahmen der jährlich mehrmals auftretenden Schübe übergangsweise ergänzend aunzuwenden. Sobald die Beschwerden weniger werden muß es wieder weggelassen werden, da eine dauerhafte Gabe schädlich ist und sogar einen Grünen Star hervorrufen kann. Milder und vorher einen Versuch wert, sind in der Apotheke frei erhältliche antiallergischen Tropfen. Letztere vor allem, wenn zusätzlich eine allergische Reaktion vorliegt. Trockenes Auge und allergische Bindehautentzündung treten häufig zusammen auf. Sollte Kortison nicht reichen, können als Steigerung entzündungshemmende Zytostatikaaugentropfen gegeben werden. Die Zytostatikatropfen (Cyclosporin) wirken aber erst nach 4-6 Wochen und brennen zunächst sehr stark. Man muss also geduldig sein. Aber gerade bei starken Schäden, vor allem der Hornhaut durch Austrocknung, kommt man ggf. an ihnen nicht vorbei.
Sehr bewährt bei ausgeprägten Fällen des trockenen Auges oder bei Oberflächenheilungsstörungen der Hornhaut, haben sich auch Tropfen, die aus dem eigenen Blut (Serumaugentropfen) gewonnen werden. Diese Tropfen enthalten Botenstoffe und Nährstoffe, die auch im natürlichen Tränenfilm enthalten aber künstlich nicht herstellbar sind. Sie werden aus rechtlichen Gründen leider nur von Universitätskliniken produziert und bedeuten in der Regel auch einen stationären Aufenthalt.
Herstellung von Serumaugentropfen: 250-500ml Blut werden dem Patienten entnommen, wodurch 100-140 Tagesdosen herstellbar sind. Etwa eine Woche nach Entnahme des Blutes sind die Tropfen gebrauchsfertig. Durch Zentrifugation wurde die Blutgrundflüssigkeit (Serum) von den anderen Blutbestandteilen (rote Blutkörperchen etc.) getrennt und in kleine Behältnisse (Ophthiolen) gefüllt. Ein Behältnis reicht für einen Tag. Bei Lagerung untere -18 Grad, sind die Serumaugentropfen ein halbes Jahr haltbar.
Empfohlen wird bei mittelstarken Formen auch die Gabe von Vitamintabletten unter anderem mit Omega-3 und Omega-6-Fettsäuren. Bereits nach 30 Tagen täglicher Gabe treten in der Regel Beschwerdebesserungen auf. Neure Studien sind allerdings nicht von der Wirkung überzeugt. Diese Fettsäuren finden sich fast ausschließlich in fetten Kaltwasserfischen. Diese werden selten 1-2x die Woche verzehrt, so daß hier leicht ein Mangel vorliegen kann. Mehr trinken nützt leider nichts, da es nicht am Wasser mangelt, sondern eher schon an den Fettsäuren.
Interessanterweise tritt auch nach der Gabe von Aspirintabletten eine Besserung ein. Da kommt wohl ihre entzündungshemmende Wirkung zum Tragen. Dies sollte allerdings kein Grund sein, sie nur wegen eines trockenen Auges zu nehmen. Hier würde der Nachteil der möglichen Nebenwirkungen überwiegen.
Als wirksam haben sich bei Frauen nach den Wechseljahren (Monopause) auch Tabletten mit pflanzlichen Östrogenen (weiblichen Geschlechtshormone), sogenannten Phytoöstrogenen erwiesen. Hintergrund ist, daß in der Bindehaut, der Hornhautoberfläche und in bestimmten Tränendrüsen “Andockstellen” (Rezeptoren) für Geschlechtshormone sitzen und so die Qualität des Tränenfilms gesteuert wird.
In besonderen Fällen, die durch die herkömmlichen Medikamente nicht beeinflußt werden können, werden Veränderungen an den Tränenwegen in Form von Erweiterungen (Dehnung, Spülung, Operation) oder Verengungen (Silikonstöpsel, sogenannte "Punctum plugs" = wiederentfernbare "Korken" in den Tränenwegen um den Abfluß der Tränenflüssigkeit zu begrenzen) vorgenommen. Äußere Ursachen wie Lidfehlstellungen sollten wenn möglich beseitigt werden.
Berücksichtigen muss man auch die psychische Situation des Patienten. Die Kontrolle der Tränenproduktion und die Wahrnehmungsbereitschaft für die Augenbeschwerden unterliegt der Kontrolle emotionaler Zentren des Gehirns und in chronischen oder akuten Belastungssituationen kann es hier zu Problemen kommen. Dann kann man häufig mit den oben aufgefühten Therapien keine wesentliche Besserung erreichen und eine begleitende psychotherapeutische Behandlung ist sinnvoll.
Eine Studie der Sun-Yat-sen-Universität aus 2024 zeigte ein der Behandlung mit benetzenden Augentropfen gleichwertigen Erfolg mit einem "Lachtraining". Durch die beim Lachen erfolgte Mimik und die seelische Wirkung, wurde hier auch eine Verbesserung des Befundes erreicht.
Wie sind die Aussichten ?
Da das Grundproblem meist leider keine akute Erkrankung, sondern eine Neigung - wie die zu trockener Haut - ist, muß man von einem mehr oder weniger chronischem Verlauf ausgehen. Hin und wieder oder aber auch dauernd werden Tropfen gegeben werden müssen. Sind Medikamente (z.B. Betablocker) oder bestimmte Umweltbedingungen (Klimaanlagen, lange Monitorarbeit, Fußbodenheizung, Heizungsgebläse und dergl.) die Ursache, kann hier manchmal Abhilfe geschaffen werden. Da manche Grunderkrankungen nicht komplett heilbar sind (bei bestimmten Rheumaformen haben fast alle Betroffenen trockene Augen), bleibt in diesen Fällen nur die örtliche Therapie des trockenen Auges. Sind andere Augenprobleme (z.B. Sehfehler, Blepharitis, Ektropium und Entropium) ursächlich, kann natürlich nach Behebung derselben, das trockene Auge verschwunden sein). Auch nach Operationen an der Hornhaut (LASIK) oder der Bindehaut kann ein trockenes Auge auftreten. In den meisten Fällen bessert es sich aber wieder mit der Zeit. Manchmal kann sich aber auch ein vorher schon trockenes Auge das aber noch relativ unauffällig war nach einer Operation (z.B die des Grauen Stars oder eine Vitrektomie) erst richtig bemerkbar machen und zu dauerhaften Beschwerden führen.
Was kann man bei trockenen Augen selbst tun ?
Soweit möglich zu trockene Räume vermeiden (Problem von überheizten Räumen und Klimaanlagen auch im Auto) und versuchen dies so weit möglich zu beheben (s. auch auf der nächsten Seite über die Bedeutung der Luftfeuchtigkeit mit Tips für den Alltag). Weiterhin sollte man auf eine passende Brillenkorrektur achten, die mit ursächlichen Grunderkrankungen behandeln lassen, Zug vermeiden (z.B. zugfreie Brille beim Fahrradfahren, Gebläse im Aute nicht gegen die Augen richten), ggf. Lidrandhygiene durchführen oder das Kontaktlinsentragens aussetzen, etc. Auch Pausen bei der Bildschirmarbeit (den Blick mal “in die Ferne schweifen” lassen) sind sinnvoll. Hier gibt es die 20-20-20-Regel: Alle 20 Minuten vom Monitor wegschauen und 20 Sekunden auf ein mindestens 20 Fuß (entspricht 6 Meter) entferntes Objekt konzentrieren, vielleicht einen Vogel im Baum oder die Wolken. Dabei entspannen sich die "Scharfstellmuskeln" und der Kopf vielleicht auch.
Was leider nicht hilft ist viel trinken - wie man früher oft empfahl - da die vermehrte Flüssigkeit nicht “automatisch” im Auge landet und es, wie oben erklärt, durchaus nicht ein reines “Wassermangelproblem” ist, sondern meist sind die anderen Komponenten des Tränenfilms das Problem. Das Gleiche gilt daher für reizende Stoffe, wie Zwiebelschneiden, um das Tränen anzuregen. Hier wird nur die wässrige Komponente gebildet und das Ganze eher schlimmer, da die "schmierenden" fettigen Bestandteile weggespült werden.
Da fast jeder mal trockene Augen hat ohne, daß dies gleich chronisch wird, sollte man es so handhaben wie man es bei trockener Haut auch macht: Wenn es mal “nervt” gleich was drauf tun. Da man in der Regel vor allem morgens aufgrund der fehlenden nächtlichen Tränenproduktion noch recht trockene Augen hat oder nach langer Bildschirmarbeit, am bestem gleich mal ein Tröpfchen zur Pflege ins Auge. Dann “artet” das gar nicht erst aus, bzw. Oberflächenschäden, die nur aufwendiger zu beheben sind, treten gar nicht erst auf.
Ein bißchen "Augen-Yoga" schadet auch nicht: Augen schließen, mehrere Male tief ein- und ausatmen. Dann die Handflächen gegeneinander reiben und wärmen und anschließend auf die geschlossenen Augen legen. Die Augenmuskulatur würde dadurch entspannt. Mehrmals wiederholen. Zusätzlich einige Male nach rechts, geradeaus und nach links schauen ohne den Kopf zu bewegen. Dann die Augen schließen und das Ganze mit Blicken nach oben und unten wiederholen. Alles möglichst unangestrengt. Auch dreimal täglich 15 mal gezieltes, bewußtes Zusammenkneifen, Öffnen und Schließen der Augen kann vorübergehend die Beschwerden verbessern.
Wann werden Tränenersatzstoffe noch bezahlt ?
Es müssen bestimmte sehr seltene Grunderkrankungen vorliegen. Dies sind: Autoimmunerkrankungen (Sjögren-Syndrom mit deutlichen Oberflächenschäden), Epidermolysis bullosa, okuläres Pemphigoid, Fehlen oder Schädigung der Tränendrüse, Gesichtslähmungen (Fazialisparese oder Lagophthalmus). Dann können folgende Medikamente/Medizinprodukte zu lasten der gesetzlichen Krankenkassen verordnet werden: Liquigel®, Liquifilm®, Lacrisic®, Lacrimal®, Thilo-Tears®, ViscOphthal®, Hylo-Gel®, Vismed® und Vismed® Multi.
Weitere Informationen im Internet ?
z.B. https://www.aerzteblatt.de/pdf/112/5/m71.pdf
z.B. https://www.shop-apotheke.com/trockene-augen/
(Stand 10.03.2026)
